Нарушения пуринового обмена
11. ПРИНЦИПЫ ДИАГНОСТИКИ ПОДАГРЫ
По мнению экспертов Европейской антиревматической лиги «золотым стандартом» диагностики подагры является выявление кристаллов моноурата натрия в синовиальной жидкости или в содержимом тофуса, что отражает патогенетическую суть болезни.


Сегодня утверждается, что только метод поляризационной микроскопии обеспечивает абсолютную достоверность диагноза подагры. В связи с чем рутинное выявление кристаллов МУН рекомендуется в любой синовиальной жидкости, полученной из воспаленного сустава у больных без точного диагноза. Поляризационная микроскопия должна быть одним из обязательных диагностических инструментов ревматолога особенно в случаях ранней подагры при отсутствии тофусов и признаков поражения внутренних органов.
|
Рекомендации Европейской антиревматической лиги по диагностике подагры, 2006 |
Сила рекомендации |
|
Наличие кристаллов моноурата натрия в синовиальной жидкости или в содержимом тофуса позволяет определенно поставить диагноз подагры |
95% |
Основная роль в ранней диагностике подагры принадлежит врачам первого контакта – врачам общей практики, и участковым терапевтам.
В своей ежедневной деятельности ВОП должен опираться на проявления подагры, максимально приближающиеся по практической значимости к абсолютно достоверному признаку заболевания (кристаллообразованию).
Раннюю диагностику этой хронической болезни может значительно улучшить знание врачами амбулаторного звена клинических и лабораторных признаков подагры. Позднее распознавание болезни ведет к образованию депозитов кристаллов моноурата натрия в органах и тканях.
|
Рекомендации Европейской антиревматической лиги по диагностике подагры,2006 |
|
Необходимо выявлять факторы риска подагры и сопутствующие болезни, включая метаболический синдром (ожирение, гипергликемия, гиперлипидемия, артериальная гипертензия) |
●Тщательный анализ данных анамнеза.
Наследственный анамнез. Генеалогическое дерево. Выявление у родственников суставной подагры, уратной нефропатии, метаболического синдрома, артериальной гипертонии, заболеваний сердечно-сосудистой системы, сахарного диабета, ожирения, бронхиальной астмы, мигрени.
Перенесенные и сопутствующие заболевания:метаболический синдром, артериальная гипертония, ожирение, сахарный диабет, гиперлипидемия, хроническая почечная недостаточность, гематологические, эндокринные заболевания (см. таблицу 2).
Особенности образа жизни пациента.
▪ Употребление алкоголя.
▪ Характер питания и питьевого режима, семейные и религиозные традиции (переедание, посты, употребление продуктов, богатых пуринами, мясоедство, голодание, малое потребление жидкости).
▪ Воздействие экзогенных факторов (свинец).
▪ Лекарственный анамнез: тиазидные и петлевые диуретики, ацетилсалициловая кислота в малых дозах, противоопухолевая терапия…(см. таблицу 2).
● При стандартном клиническом обследовании определение ИМТ, ОТ/ОБ. Есть данные о четкой корреляции между степенью гиперурикемии и ИМТ.
● Определение в группах риска уровня МК сыворотки крови.
При выявлении повышенного содержания мочевой кислоты в крови (>360 ммоль/л или 6 мг/дл) при отсутствии клинических признаков отложения кристаллов (т.е. без артрита, тофусов, нефропатии или уратных камней) диагностируется бессимптомная гиперурикемия.
● Острое начало чаще в ночное время или ранние утренние часы. ● Моноартрит. ● Быстрота нарастания и выраженность признаков воспаления (боль, припухлость, гиперемия кожи в области сустава). ● Длительность от 1 до 10 суток. ● Обратимость островоспалительного поражения суставов и отсутствие симптомов между приступами до развития хронического артрита. ● Излюбленная локализации пораженных суставов: I плюснефаланговый (первая атака у 90% пациентов), суставы плюсны, голеностопные, коленные; на более поздних стадиях – локтевые, мелкие суставы кистей. ●Провоцирующие артрит факторы: переедание, алкоголь, обострение сопутствующих заболеваний, травма, переохлаждение, хирургические вмешательства, лекарственные средства (диуретики…). |
Указанные признаки являются высокочувствительными, но не строго специфичными и могут наблюдаться и при других артритах.
По мере развития заболевания приступы артрита становятся чаще, интенсивность и продолжительность суставных атак возрастает, вовлекаются новые суставы. При хроническом течении поражение суставов приобретает полиартикулярный характер.
Во всех случаях воспалительного поражения суставов, требующего дифференциального диагноза (особенно в дебюте заболевания), показана консультация ревматолога.
Дополнительное обследование, включая поляризационную микроскопию, позволит осуществить раннюю диагностику подагры и обеспечит своевременную адекватную терапию.
●Гиперурикемия часто ассоциируется с ожирением, артериальной гипертензией, поражением почек, алкоголизмом и др., в некоторых популяциях ее уровень достигает 40%.
●В настоящее время гиперурикемию рассматривают как проявление метаболического синдрома, фактор риска развития и прогрессирования болезней почек, маркер сердечно-сосудистых событий.
●Сегодня предлагается считать гиперурикемией уровень мочевой кислоты >360 мкмоль/л (6 мг/дл).
|
Рекомендации Европейской антиревматической лиги по диагностике подагры, 2006 |
|
Гиперурикемия — наиболее важный фактор риска развития подагры, в то же время сывороточный уровень мочевой кислоты не является критерием исключения или подтверждения подагры: у многих пациентов с гиперурикемией подагра не развивается, а во время острой атаки болезни сывороточный уровень мочевой кислоты может быть нормальным |
●К ошибкам в диагностике подагры ведет незнание того факта, что во время острого приступа уровень мочевой кислоты у многих больных (39-42%) снижается до нормальных цифр. В этой связи целесообразно трехкратное исследование урикемии в межприступный период.
У пациентов с суставным синдромом необходим тщательный осмотр с целью выявления или исключения наличия тофусов
Обычно между первым приступом подагры и появлением тофусов проходит несколько лет. Следует помнить, что иногда тофусы образуются до развития артрита.
Раннее появление тофусов наблюдается:
при некоторых формах ювенильной подагры,
у женщин пожилого возраста, принимающих диуретики,
при миелопролиферативных заболеваниях.
при некоторых заболеваниях почек, приводящих к ярко выраженной гиперурикемии
Тофусы могут обнаруживаться в любых участках тела. Более типичная локализация тофусов: ушные раковины, подкожно в области пораженных суставов, в области узелков Гебердена, локтей, седалищных бугров. Возможно изъязвление кожи над тофусами с самопроизвольным отторжением их содержимого.
Рентгенологическое исследование суставов
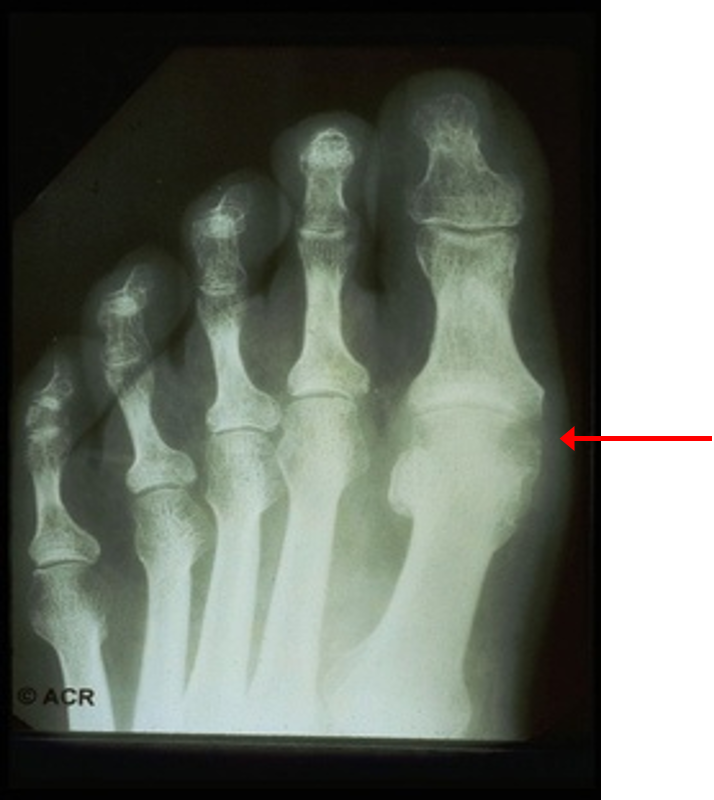
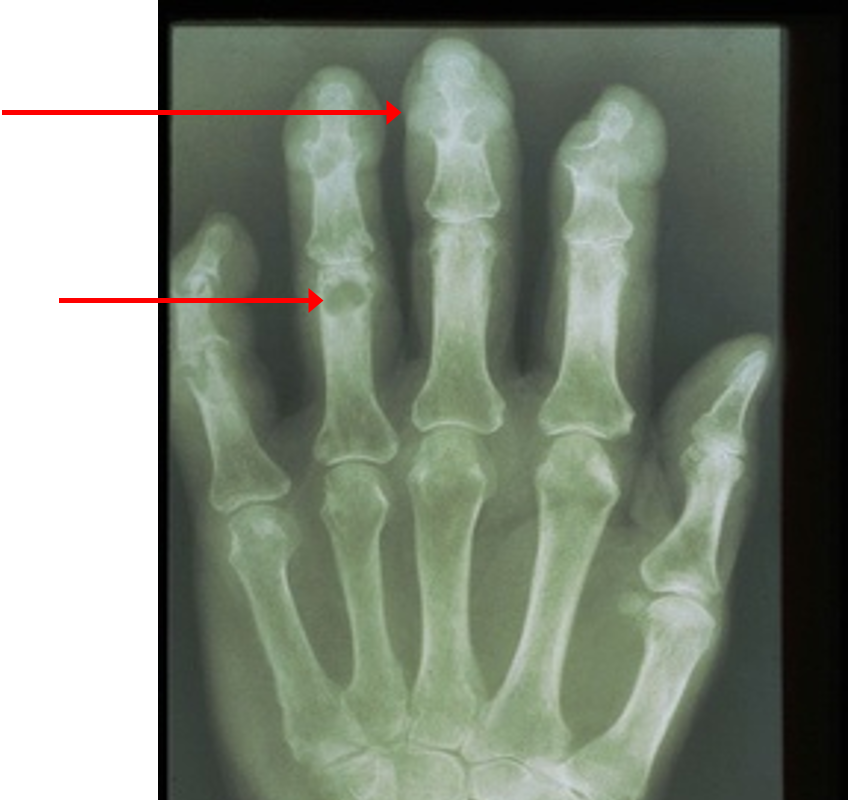
Формирование внутрикостных тофусов (симптом «пробойника») часто происходит одновременно с появлением подкожных тофусов, в связи с чем рентгенологическое исследование используется для определения скорее тяжести тофусного поражения. В действительности при остром подагрическом артрите рентгенологические изменения не всегда информативны для постановки диагноза подагры. Тем не менее, в ряде ситуаций выполнение рентгенограмм вполне оправдано для проведения дифференциального диагноза с травмами и т.д.
|
Рекомендации Европейской антиревматической лиги по диагностике подагры, 2006 |
|
Рентгенологическое исследование суставов помогает в проведении дифференциальной диагностики и установлении типичных признаков хронической подагры, но бесполезно для ранней ее диагностики |
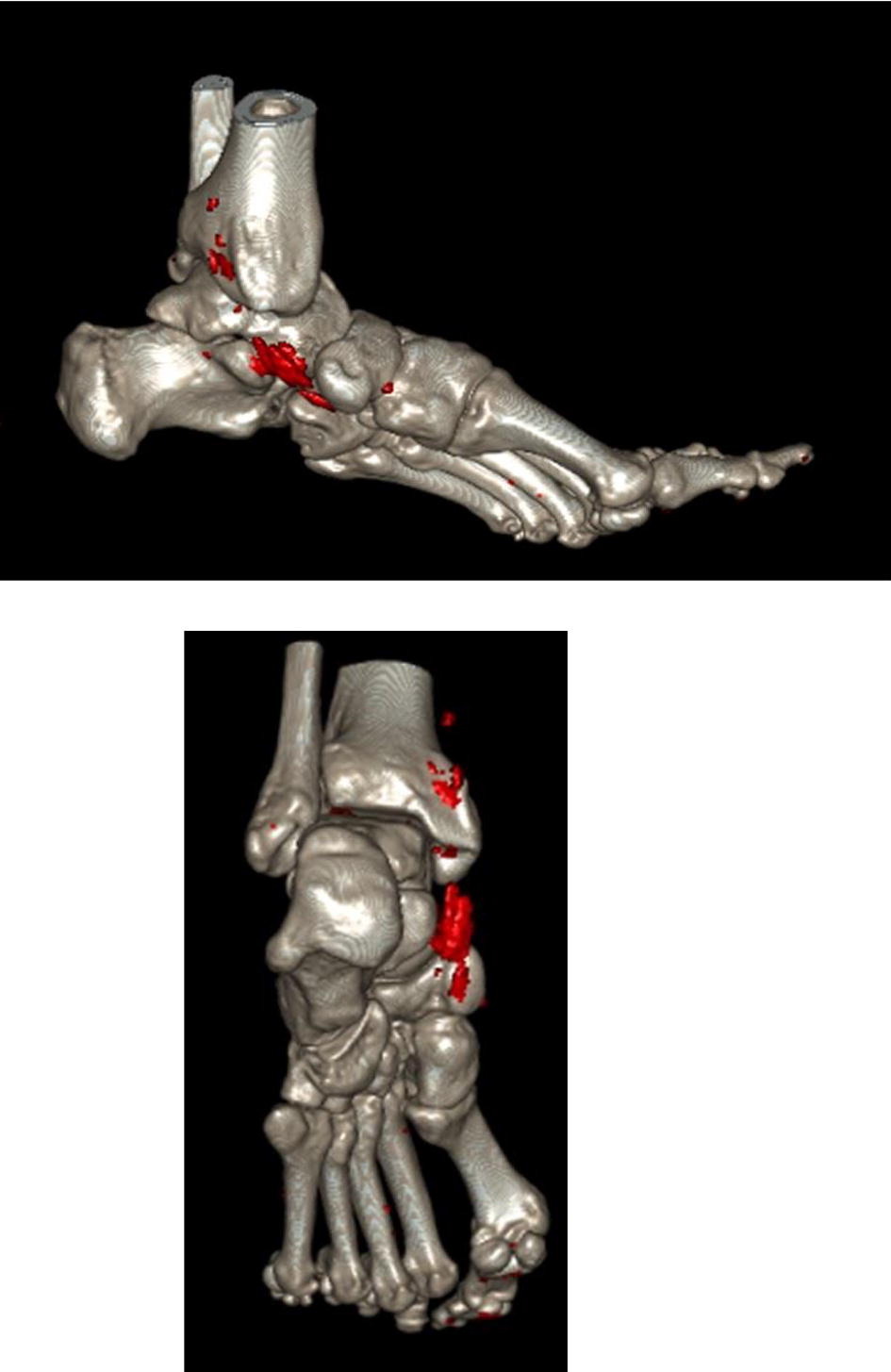
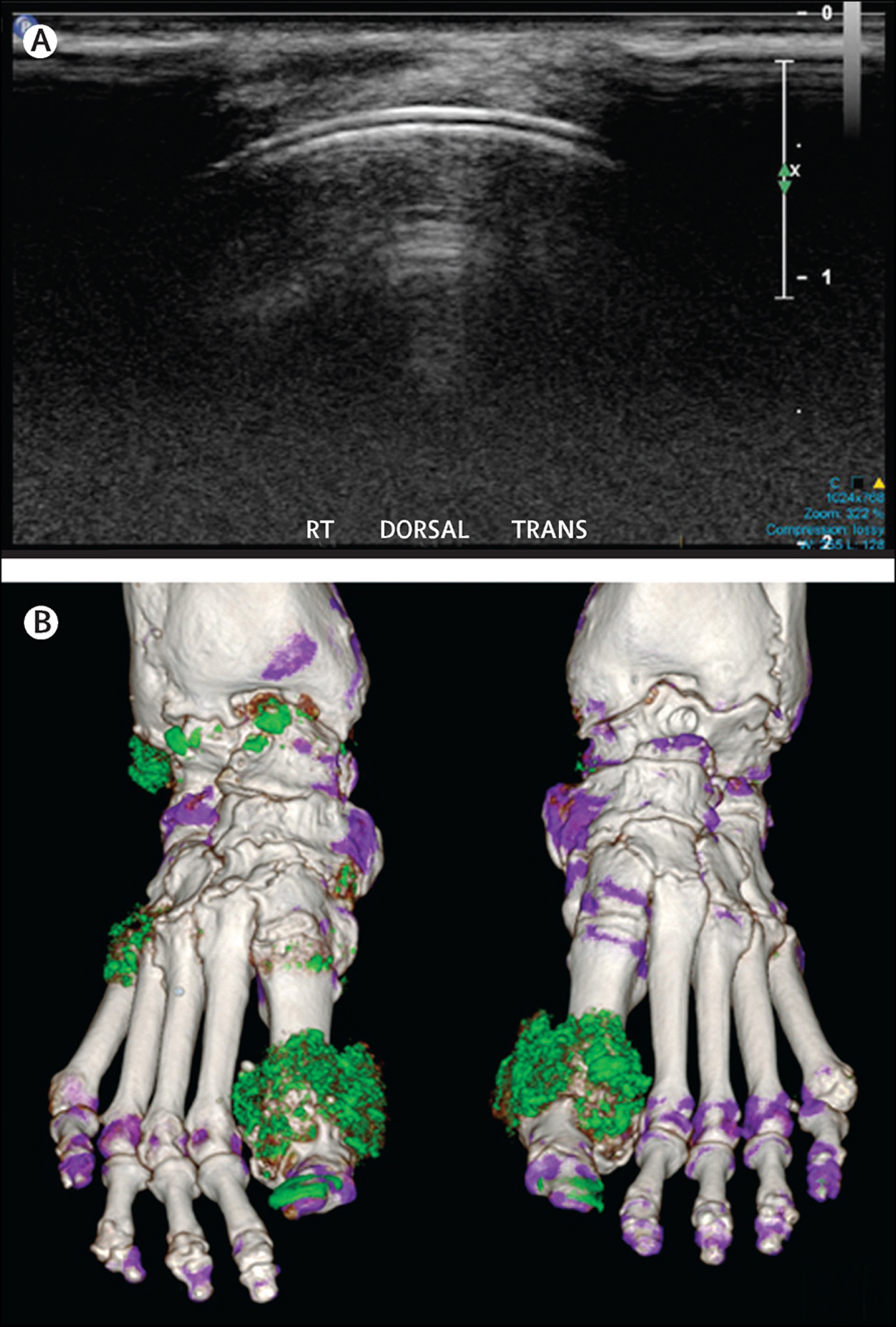
Активное выявление внесуставных проявлений, прежде всего, признаков поражения почек
Из подагрических висцеропатий наиболее часто встречается поражение почек.. При нарушении пуринового обмена почки являются органами – мишенями. Прогностически поражение почек при подагре очень неблагоприятно, поэтому большое значение имеет своевременная диагностика подагрической нефропатии. Для ВОП важно знание клинических вариантов уратной нефропатии и их клинико-лабораторных признаков.
Проявления нефропатии могут появиться на любой стадии подагры.
В ряде случаев уратная нефропатия может предшествовать развитию суставного синдрома.
Поражения почек при подагре условно разделяют на обусловленные собственно гиперурикемией и кристаллообразованием и являющиеся атрибутом сопутствующих болезней (диабетическая, анальгетическая, алкогольная нефропатия, поражение почек при артериальная гипертензии, ожирении, хроническая ишемическая болезнь почек).
Поражение почек при подагре
|
Вследствие нарушений пуринового обмена |
Вследствие сопутствующих заболеваний |
|
♦ Острая мочекислая нефропатия ♦ Уратный нефролитиаз ♦ Хронический уратный тубулоинтерстициальный нефрит |
Артериальная гипертензия (70%) Сахарный диабет (20%) Ожирение (80%) Гиперлипидемия (60%) Метаболический синдром (68%) Алкогольная интоксикация (80-90%) Ишемическая болезнь сердца (30%) |
Активное выявление признаков поражения почек должно проводиться как при гиперурикемии без артрита (нефропатия предшествует артриту), так и при диагностированной «суставной» подагре (нефропатия развивается на фоне артрита).
План обследования для выявления признаков поражения почек
Выявление причин гиперурикемии (см. ФАКТОРЫ РИСКА)
Выявление факторов риска уратного нефролитиаза:
▪Гиперурикозурия (почечная экскреция МК за сутки)
▪низкий диурез (соотношение выпитой за сутки жидкости и выделенного объема мочи),
▪низкий рН мочи
· Соотношение дневного и ночного диуреза
· ИМТ, ОТ/ОБ, контроль АД
· Определение величин урикемии
· Клинический анализ мочи (относительная плотность и рН мочи, наличие белка, сахара, солей, мочевой осадок)
· Проба мочи по Зимницкому (оценка концентрационной способности мочи)
· Биохимическое исследование крови с обязательным определением уровня креатинина для расчета СКФ, уровня липидов, гликемии
· УЗИ почек и мочевых путей
|
Рекомендации Европейской антиревматической лиги по диагностике подагры, 2006 |
|
Почечную экскрецию мочевой кислоты нужно определять у больных с семейным анамнезом подагры, с ранним ее началом (до 25 лет) и наличием мочекаменной болезни. |
Острая мочекислая нефропатия
Острое начало
Провоцирующие факторы (алкоголь, прием большого количества мясной пищи, дегидратация- передозировка диуретиков, посещение сауны, интенсивная физическая нагрузка с обильным потоотделением, массивный распад опухоли на фоне лучевой и химиотерапии)
Преходящие эпизоды олигурии (анурии)
Бурый цвет мочи (высокая концентрация уратов)
Развитие острой почечной недостаточности
Острая левожелудочковая недостаточность (отек легких)
Уратный нефролитиаз
Повышение риска камнеобразования при кислом значении рН мочи
Гипеурикозурия
Длительное (годами) бессимптомное существование, часто предшествующее подагрическому артриту
Эпизоды почечных колик
Частое осложнение пиелонефритом
Частое сочетание с ожирением и артериальной гипертонией
Медленно прогрессирующая хроническая почечная недостаточность
Хронический уратный тубулоинтерстициальный нефрит
Снижение относительной плотности мочи
Никтурия
«Следовая» протеинурия
Микрогематурия
Артериальная гипертония
Медленно прогрессирующая хроническая почечная недостаточность (снижение СКФ, гиперкреатининемия…)