Нарушения пуринового обмена
8. ЭТИОПАТОГЕНЕЗ. ФАКТОРЫ РИСКА
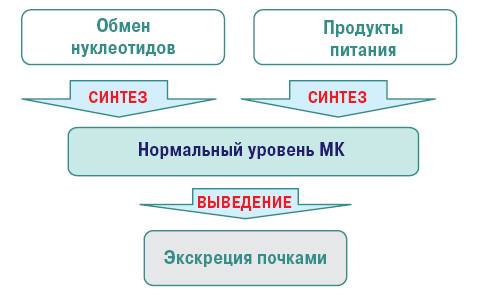
В основе развития подагры лежит уратный дисметаболизм, приводящий к увеличению уровня мочевой кислоты в сыворотке крови - гиперурикемии и отложению солей МК (уратов) в органах и тканях.
Обязательным и наиболее важным фактором риска подагры является гиперурикемия. Концентрация мочевой кислоты в сыворотке зависит от пола и возраста, а у взрослых — от роста, веса, АД, функции почек и употребления спиртных напитков. У большинства детей она составляет 180 – 240 мкмоль/л (3 – 4 мг%). Верхняя граница нормальной концентрации мочевой кислоты в сыворотке у женщин детородного возраста и у взрослых мужчин составляет соответственно 360 и 416 мкмоль/л (6 и 7 мг%). В постменопаузе концентрация мочевой кислоты в сыворотке у женщин увеличивается и приближается к концентрации, характерной для мужчин.

Рисунок 2. Контрольные точки при прогрессировании от гиперурикемии к клиническим проявлениям подагры. Факторы, контролирующие осаждение кристаллов МГУ, не совсем понятны. Острая вспышка возникает из-за образования зрелого интерлейкина 1β после активации воспаления NLRP3, которое возникает после приема кристаллов моноцитами, которые у человека требуют второго сигнала через TLR. Разрешение вспышки включает NETs, которые связывают кристаллы MSU (изображены желтым цветом). СЕТИ, вероятно, способствуют образованию тоф. Изображения, модифицированные Dalbeth et al., 9 и Czegley et al. 10 MSU = мононатриевый урат. LDL = липопротеин низкой плотности. ASC = ассоциированный с апоптозом speck-подобный белок, содержащий домен рекрутинга каспазы. MAPK = митоген-активированная протеинкиназа. NET = внеклеточная ловушка нейтрофила. TLR = толлиподобный рецептор.
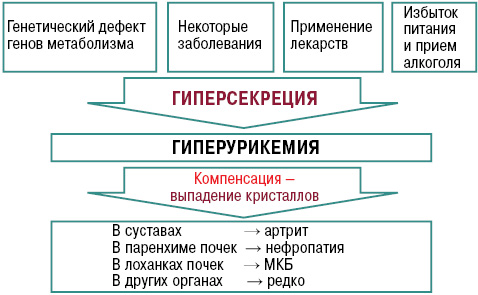
Большая часть случаев ГУ, наблюдающейся в общей врачебной практике, это первичная гиперурикемия, обусловленная генетическими дефектами и проявляющаяся клинически под действием экзогенных факторов, связанных с образом жизни (высокая калорийность пищи в сочетании с низкой физической активностью, чрезмерное употребление продуктов, содержащих пуриновые основания, злоупотребление алкоголем, ожирение, бесконтрольный прием лекарственных средств- диуретиков и т.д.) Вторичная гиперурикемия развивается на фоне приобретенных заболеваний (гематологические, эндокринные болезни, опухоли, «свинцовая», алкогольная интоксикации и т.п.).
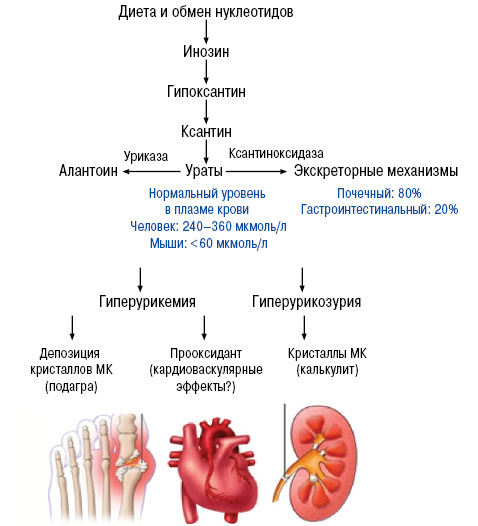
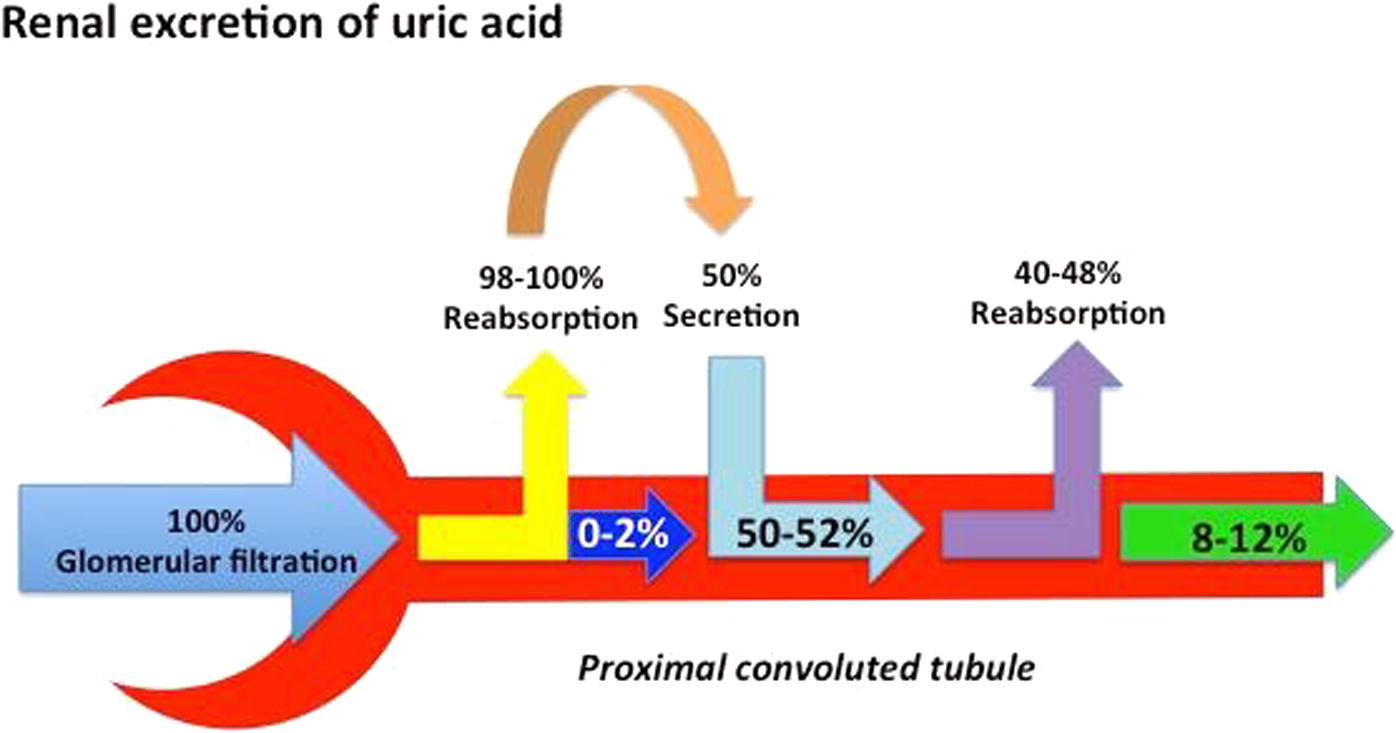
Гиперурикемия может возникать вследствие повышенной продукции (10%) и/или снижения почечной экскреции МК (90%).

Факторы риска
|
Факторы гиперпродукции мочевой кислоты и уратов |
Факторы снижения почечной экскреции уратов |
|
Генетические дефекты ферментной системы синтеза мочевой кислоты Пример: синдром Леша – Найдена: гиперурикемия, подагрический артрит, уратный нефролитиаз, умственная отсталость, агрессивное поведение, склонность к самоповреждению, хореоатетоз |
Генетические • поликистоз почек • болезнь Дауна |
|
Сопутствующие заболевания •гематологические: миелопролиферативные и лимфопролиферативные синдромы, полицитемия • злокачественные опухоли • псориаз • ожирение • тканевая гипоксия • гипертриглицеридемия • гликогенозы (тип 3-й,5-й,7-й) |
Сопутствующие заболевания •дегидратация/гиповолемия • хроническая почечная недостаточность • артериальная гипертензия • метаболический синдром, ожирение • кетоацидоз • гипотиреоз • гиперпаратиреоидизм • саркоидоз |
|
Экзогенные факторы • избыточное потребление пищи, богатой пуринами • лекарственные средства: цитотоксические – противоопухолевые препараты, витамин В12 (лечение пернициозной анемии), никотиновая кислота, варфарин • этанол
|
Экзогенные факторы •голодание • этанол •диуретики (тиазидные, петлевые) •аспирин в низких дозах • циклоспорин • этамбутол • никотиновя кислота • леводопа |
Подагра обладает высокой степенью коморбидности. По данным разных авторов у каждого больного подагрой в среднем диагностируется до 5 различных сопутствующих заболеваний, прежде всего касающихся метаболических нарушений (артериальная гипертензия, сахарный диабет, абдоминально-висцеральное ожирение, дислипидемия). У пациентов подагрой и метаболическим синдромом формируется повышенная «жесткость» артерий, что способствует развитию и прогрессированию атеросклероза (тяжелые формы стенокардии, инфаркты, нарушения ритма).
Прогноз больных подагрой с метаболическим синдромом (инсулинорезистентностью) менее благоприятен: высокий риск развития сердечно–сосудистых катастроф, а также ухудшение течения собственно подагры (высокая степень гиперурикемии и склонность к хронизации суставного синдрома).
Одной гиперурикемии недостаточно для развития подагры. Так лишь около 10% людей гиперурикемией страдают подагрой.
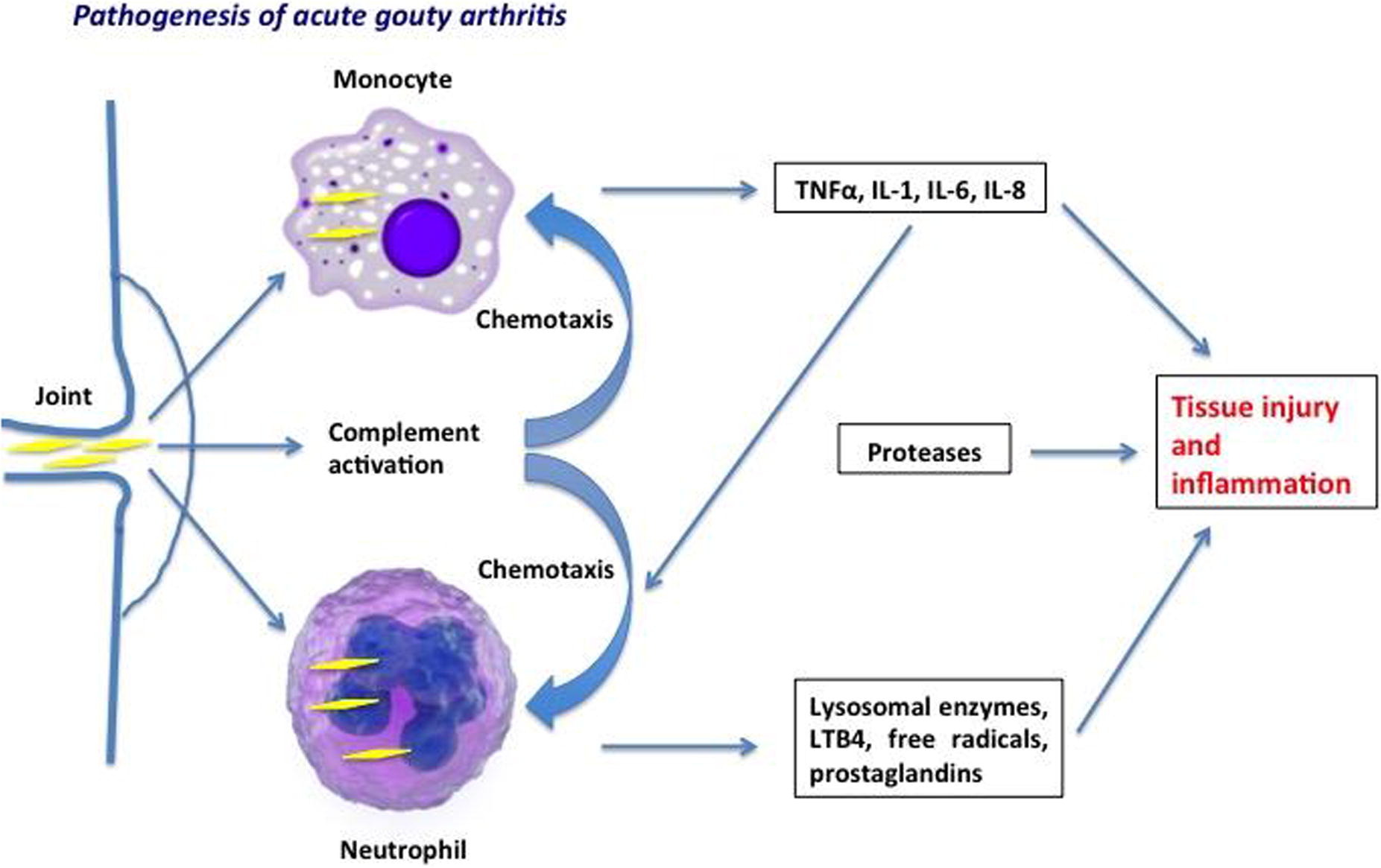
Для развития подагры помимо ГУ важны факторы и процессы, ведущие к образованию и отложению уратных кристаллов в тканях с последующим развитием воспаления. К таким факторам относят недостаточную васкуляризацию тканей (сухожилия, хрящи, связки), высокую концентрацию уратов, локальную температуру (переохлаждение периферических суставов способствует образованию микротофусов), рН (при кислых значениях рН ураты кристаллизируются, в щелочной среде растворимость МК повышается).
Таким образом, в развитии подагры можно выделить 3 основные стадии:
• гиперурикемию и накопление уратов в организме;
• отложение уратов в тканях;
• воспаление в ответ на микрокристаллические депозиты

Рис. Механизм гиперурикемии
Слева перепроизводство урата через путь деградации пуринов является незначительным фактором концентрации сывороточного урата. Элиминация урата является доминирующей причиной гиперурикемии у людей с подагрой. В центре основные компоненты почечной проксимальной трубочки урата транспортной части группируются в соответствии с их ролью в качестве реципиентов-переносчиков урата из отфильтрованной мочи или в качестве секреторных транспортеров. Справа, в кишечнике, варианты в ABCG2 со сниженным функциональным блоком экскреции и вносят вклад в недоэкспрессию.